INDICE ARTICOLO
Gli obiettivi della terapia
La compromissione della normale funzione e meccanica masticatoria, la progressiva caduta dei denti, le importanti ripercussioni estetiche, psicologiche e socio-relazionali della parodontite, spingono gli esperti del settore a ricercare protocolli terapeutici sempre più efficaci.
Un adeguato percorso terapeutico per la parodontite dovrebbe:
- Provvedere ad eliminare la placca batterica sopra e sottogengivale, così da controllare il principale protagonista della patologia;
- Controllare i fattori di rischio associati alla parodontite, tra i quali anche la scarsa igiene orale;
- Arrestare la progressione della malattia;
- Ripristinare un corretto stato di salute del cavo orale;
- Ripristinare la corretta funzionalità ed estetica dell’apparato masticatorio e dentale;
- Prevenire la riacutizzazione della malattia;
- Evitare l’insorgenza delle temute complicanze.
E’ evidente, quindi, come un corretto approccio alla parodontite dovrebbe prevedere un lavoro in team, orientato non solo alla risoluzione in acuto, ma soprattutto alla gestione delle complicanze in cronico.
Trattamenti odontoiatrici
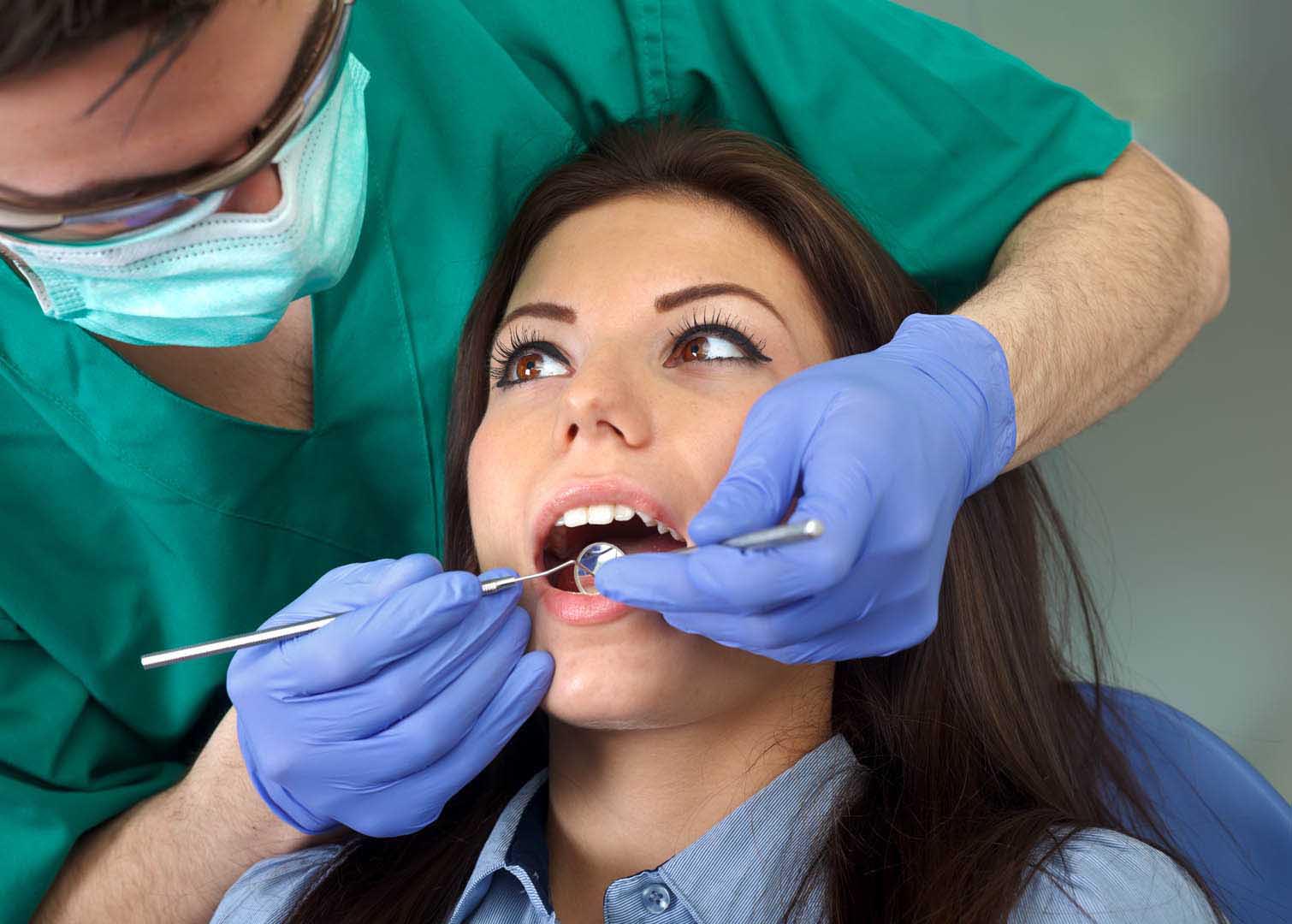
Sicuramente, alla base del trattamento della parodontite vi è il mantenimento di un’adeguata igiene orale, anche mediante apposite sedute di igiene professionale. In questo caso l’igienista dentale o l’odontoiatra dovranno:
- Suggerire e illustrare al paziente il corretto metodo di utilizzo dello spazzolino da denti (preferibilmente a setole morbide), di filo interdentale, dentifricio e collutori eventualmente medicati;
- Effettuare periodiche sedute di igiene orale, atte a rimuovere l’eventuale placca residua, anche mediante l’utilizzo di ultrasuoni;
- Ricorrere all’utilizzo di specifiche metodiche odontoiatriche, come il root planing piuttosto che lo scaling, orientate alla levigatura sottogengivale delle radici e delle tasche profonde, ed eventualmente all’applicazione topica di Clorexidina;
- Rimuovere eventuali fattori di rischio, come otturazioni debordanti, protesi incongrue, traumi occlusali e lesioni cariose;
- Ricorrere alla chirurgia a cielo aperto con innesti gengivali, terapie rigenerative o resettive nei casi più gravi, non risolvibili diversamente.
Trattamenti medico-farmacologici
Sia nella fase di gestione della parodontite, soprattutto di natura cronica, sia nella fase di follow-up, potrebbe essere utile ricorrere eventualmente all’utilizzo di presidi medici, in grado di contribuire al controllo della sintomatologia piuttosto che all’opportuna gestione di fondo della patologia.
Tra i principi attivi più utilizzati ritroviamo:
- Farmaci antinfiammatori non steroidei come l’Ibuprofene, l’Acido acetilsalicilico e il Naproxene, utili soprattutto a calmare l’infiammazione gengivale e l’eventuale sintomatologia dolorosa presente;
- Farmaci antisettici come la Clorexidina o la Doxiciclina, in grado di esercitare un’azione batteriostatica e battericida degna di nota, sulla placca batterica responsabile del disturbo.
L’applicazione di questi principi attivi potrebbe realizzarsi, attraverso apposite sedute odontoiatriche, direttamente nella tasca parodontale piuttosto che mediante l’utilizzo regolare di dentifrici o collutori opportunamente medicalizzati.
Trattamenti non farmacologici
Nonostante la comunità scientifica non sia ancora unanime, diverse evidenze sperimentali e numerosi esperti sostengono l’utilità di alcuni rimedi naturali nella gestione della parodontite.
Fitoterapia
In questo ambito, infatti, diversi rimedi fitoterapici, dotati di attività antinfiammatoria, lenitiva ed antisettica, potrebbero trovare largo impiego. Al momento è possibile ritrovare in commercio, prodotti destinati all’igiene del cavo orale, a base di:
- Aloe Vera, dotata di attività emollienti, immunomodulanti ed antinfiammatorie;
- Echinacea ed Eleuterococco, utilizzate soprattutto per le proprietà iummunostimolanti;
- Salvia, Menta, Propoli e Timo, noti per le proprietà antisettiche.
Ad esempio, una meta-analisi di 9 studi clinici randomizzati ha esaminato gli effetti dell’applicazione topica di aloe vera sotto forma di gel, collutorio o dentifricio sull’indice di placca (9 studi) e sull’indice gengivale (4 studi) nei partecipanti affetti da malattie parodontali. Secondo i ricercatori, l’applicazione topica di aloe vera ha migliorato leggermente l’indice di placca, ma non l’indice gengivale 1.
Per quanto riguarda la propoli, una meta-analisi e revisione sistematica di 8 studi clinici randomizzati e controllati, la propoli applicata su denti e gengive tramite dentifricio, gel o liquido per circa 3 mesi ha migliorato diversi esiti parodontali (come profondità di sondaggio della tasca, livello di attacco clinico, indice di placca e sanguinamento al sondaggio) con un livello di certezza da moderato a elevato 2.
L’uso di questi prodotti, dovrebbe in ogni caso essere supervisionato e suggerito dal proprio medico od odontoiatra.
Probiotici
Secondo una revisione generale di 17 meta-analisi di studi RCT, l’integrazione di probiotici aiuterebbe a ridurre il sanguinamento al sondaggio, mentre non avrebbe effetto sulla profondità di sondaggio delle tasche gengivali, sul livello di attacco clinico, sulla gravità della placca o sulla gravità della gengivite 1. Si segnala una forte eterogeneità nei risultati, con alcuni studi che evidenziano benefici e altri che non sono riusciti a confermarli.
Per esempio, un’altra revisione a ombrella di 22 revisioni sistematiche e meta-analisi sull’uso di probiotici per la malattia gengivale segnala potenziali benefici nel ridurre il sanguinamento al sondaggio (beneficio rilevato in 4 revisioni su 10), diminuire la profondità delle tasche gengivali (beneficio rilevato in 7 revisioni su 15) e migliorare il livello di attacco clinico (beneficio rilevato in 8 revisioni su 16) 2.
L’effetto dei probiotici sulla parodontite è verosimilmente ceppo-specifico e posologia-dipendente. Ad esempio, secondo una revisione sistematica di 9 studi clinici randomizzati su 287 adulti affetti da malattia parodontale, il probiotico Lactobacillus reuteri ha migliorato i risultati clinici quando somministrato come coadiuvante al trattamento parodontale non chirurgico (detartrasi e levigatura radicolare) 3.
Omega-3
Secondo una meta-analisi di 7 studi clinici randomizzati su 299 partecipanti affetti da parodontite cronica, l’integrazione con omega-3 dopo il trattamento di detartrasi e levigatura radicolare è stata associata a maggiori riduzioni nella profondità di sondaggio delle tasche e nella perdita di attacco clinico (rispetto all’uso di placebo dopo l’intervento) 4.
Antiossidanti
Alcuni studi segnalano l’utilità dell’integrazione orale di antiossidanti come melatonina, coenzima Q10 e licopene nei pazienti con parodontite, specie se diabetici 5, 6, 7, 8.
Vitamina D
Secondo una revisione sistematica di 16 studi clinici, la presenza di parodontite è stata associata a livelli più bassi di vitamina D nel sangue. Inoltre, l’aggiunta di integratori di vitamina D ai trattamenti di detartrasi e levigatura radicolare ha migliorato i livelli di attacco clinico, rispetto ai soli trattamenti di detartrasi, mentre non ha migliorato la profondità di sondaggio delle tasche, l’indice gengivale e i valori dell’indice di sanguinamento 9.