INDICE ARTICOLO
Generalità
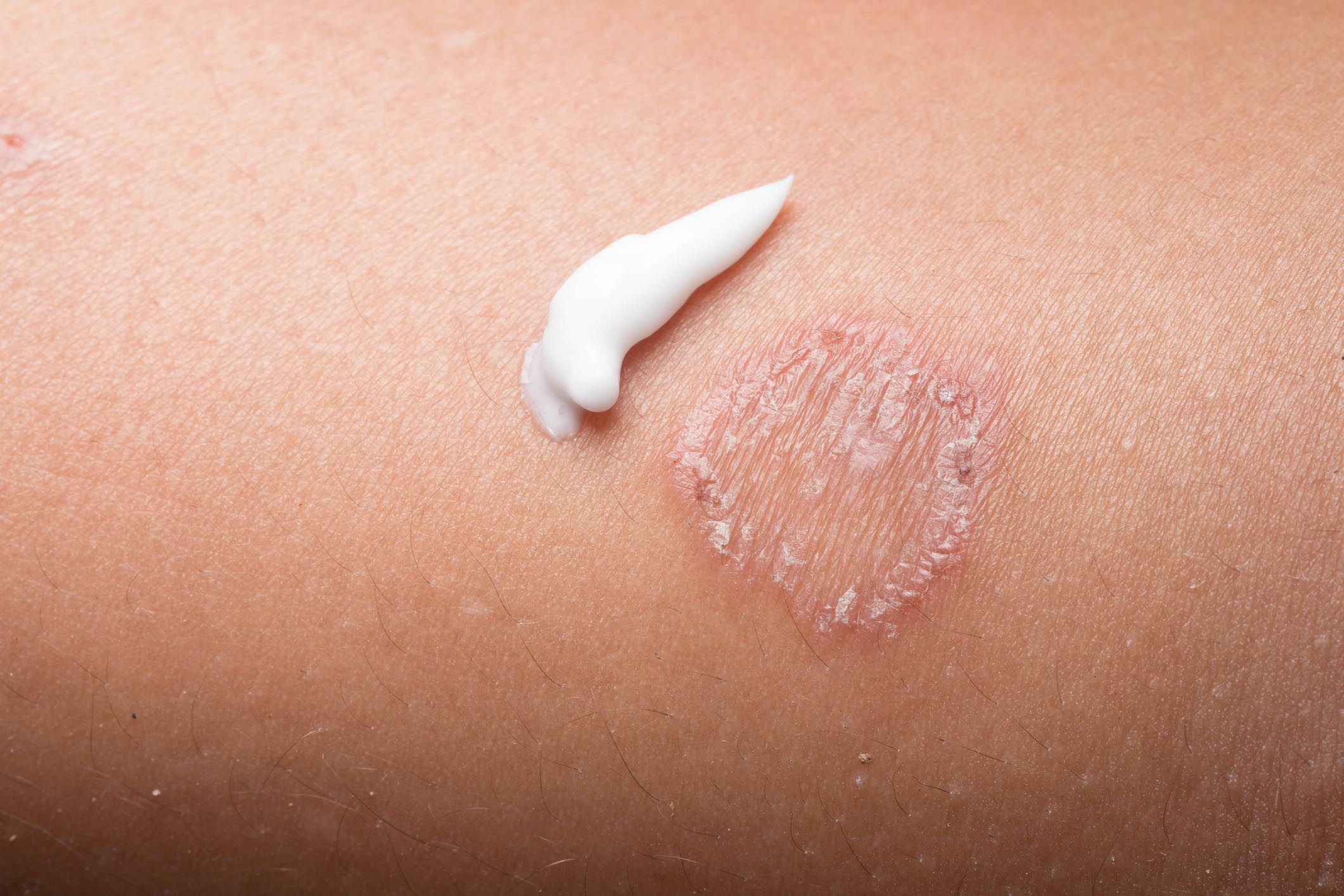
I cheloidi sono delle cicatrici particolarmente evidenti, che crescono nel tempo e si estendono oltre il sito iniziale della ferita.
Alcuni cheloidi possono svilupparsi spontaneamente; tuttavia, per la maggior parte insorgono anni dopo traumi locali e altri eventi, tra cui infiammazioni, interventi chirurgici, ustioni, procedure di medicina estetica, reazioni da corpo estraneo, acne, punture di insetti, vaccinazioni o forza meccanica 1, 2.
Si ritiene che l’origine dei cheloidi dipenda da un’abnorme reazione infiammatoria, che porta alla disregolazione della deposizione e del rimodellamento di collagene nel processo di guarigione della cicatrice.
I cheloidi sono lesioni benigne, ma possono causare dolore, prurito o bruciore. Inoltre, il loro aspetto può essere deturpante per la normale armonia del corpo, causando notevole disagio emotivo e fisico nei pazienti.
Le cicatrici cheloidali sono assolutamente benigne e il loro trattamento è principalmente diretto al sollievo dei sintomi associati e dei problemi estetici.
I cheloidi sono difficili da trattare e gestire, e per questo rappresentano una grande sfida clinica. Molte modalità di trattamento, comprese quelle chirurgiche e non chirurgiche, sono state esplorate e segnalate come benefiche.
I trattamenti tradizionali dei cheloidi includono la crioterapia, il laser e l’escissione chirurgica, mentre per prevenire le recidive si usano principalmente farmaci corticosteroidi (cortisonici) e radioterapia.
In generale, un approccio terapeutico combinato sembra offrire i migliori risultati con una maggiore soddisfazione del paziente 3.
Cause
I cheloidi derivano dalla guarigione anormale di una ferita in risposta a traumi o infiammazioni locali.
Le persone predisposte possono sviluppare un cheloide a seguito di traumi cutanei di qualsiasi livello, inclusi interventi chirurgici, piercing, acne, tatuaggi, punture di insetti, ustioni, lacerazioni, abrasioni, vaccinazioni e qualsiasi altro processo che causi infiammazione cutanea 6.
Si ritiene che la genetica svolga un ruolo importante, come testimoniato dalla maggiore incidenza registrata negli individui dalla pelle scura di discendenza africana, asiatica e ispanica. Tra queste popolazioni, si stima che l’incidenza dei cheloidi sia compresa tra il 5% e il 16% 4.
Casi studio sui cheloidi familiari e sui gemelli hanno fornito ulteriori prove sull’importanza dei fattori genetici nell’eziologia dei cheloidi 5. Anche una maggiore tensione in una ferita può contribuire alla loro formazione 7, 1, 2.
Inoltre, le persone di età compresa tra 10 e 30 anni corrono un rischio maggiore di sviluppare cheloidi. Ulteriori fattori di rischio includono il gruppo sanguigno A, iper-IgE e picchi ormonali durante la gravidanza o la pubertà 8.
Fisiopatologia
I cheloidi sono il risultato di una guarigione aberrante delle ferite. La guarigione della ferita standard consiste in tre fasi: (1) infiammatoria, (2) fibroblastica e (3) maturazione. Nei cheloidi, la fase fibroblastica continua, incontrollata, con i conseguenti risultati clinici e istopatologici 6.
I cheloidi dipendono essenzialmente dall’iperattività dei fibroblasti nel sito della lesione, che producono elevate quantità di fattori di crescita e collagene.
È stato proposto che questi fattori di crescita influenzino la disregolazione del rimodellamento del collagene nel processo di guarigione della cicatrice. Di conseguenza, i reperti istologici classici dimostrano la presenza di numerosi fibroblasti con fasci di collagene ialinizzati grandi e anormali (denominati collagene cheloidale).
La sintesi del collagene nei cheloidi è 20 volte maggiore di quella di una pelle sana e tre volte maggiore di una cicatrice ipertrofica. Rispetto alle cicatrici ipertrofiche, i cheloidi sono anche clinicamente più gravi, causando più frequentemente prurito e dolore nei pazienti 9.
Segni e Sintomi
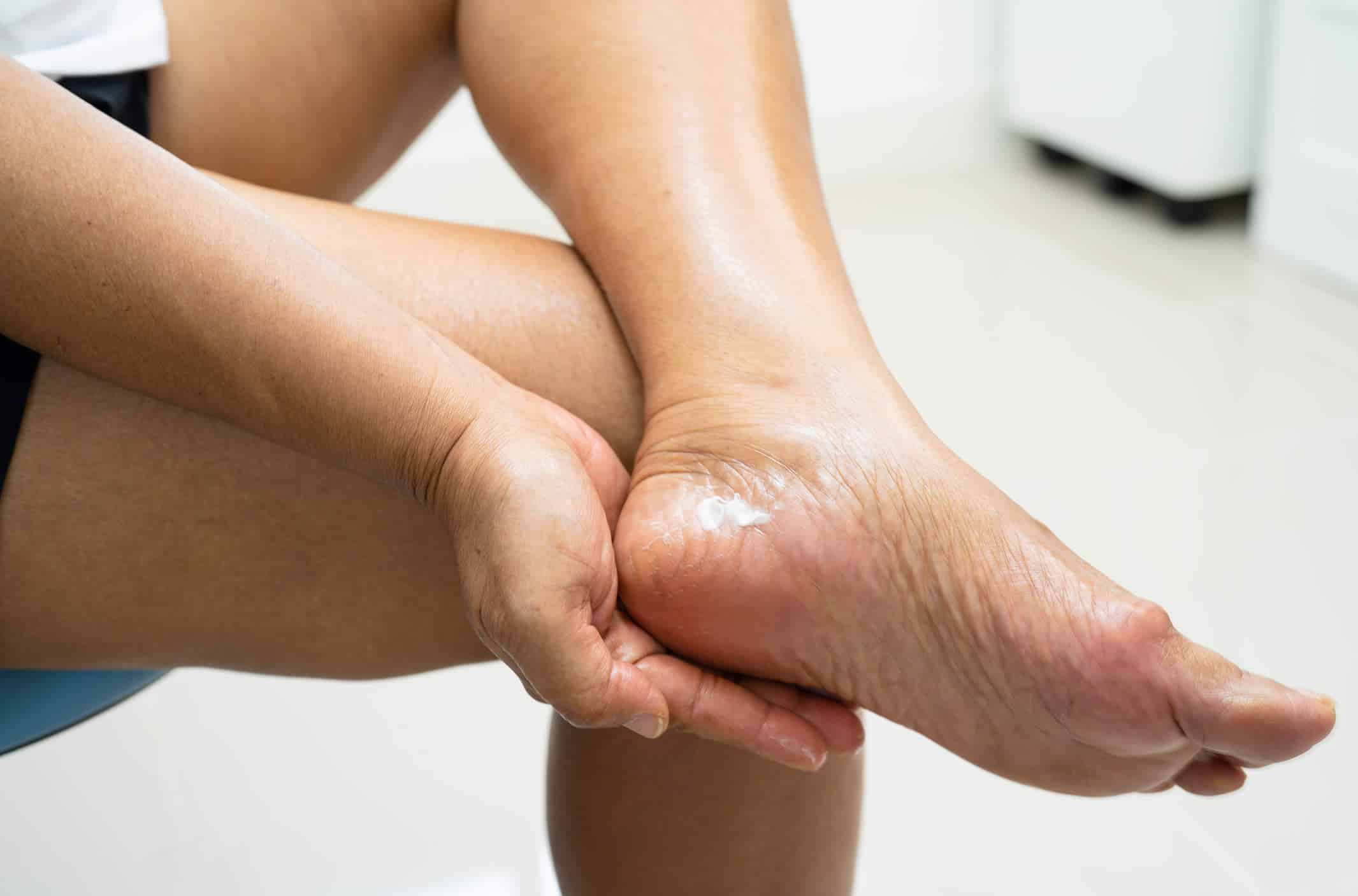
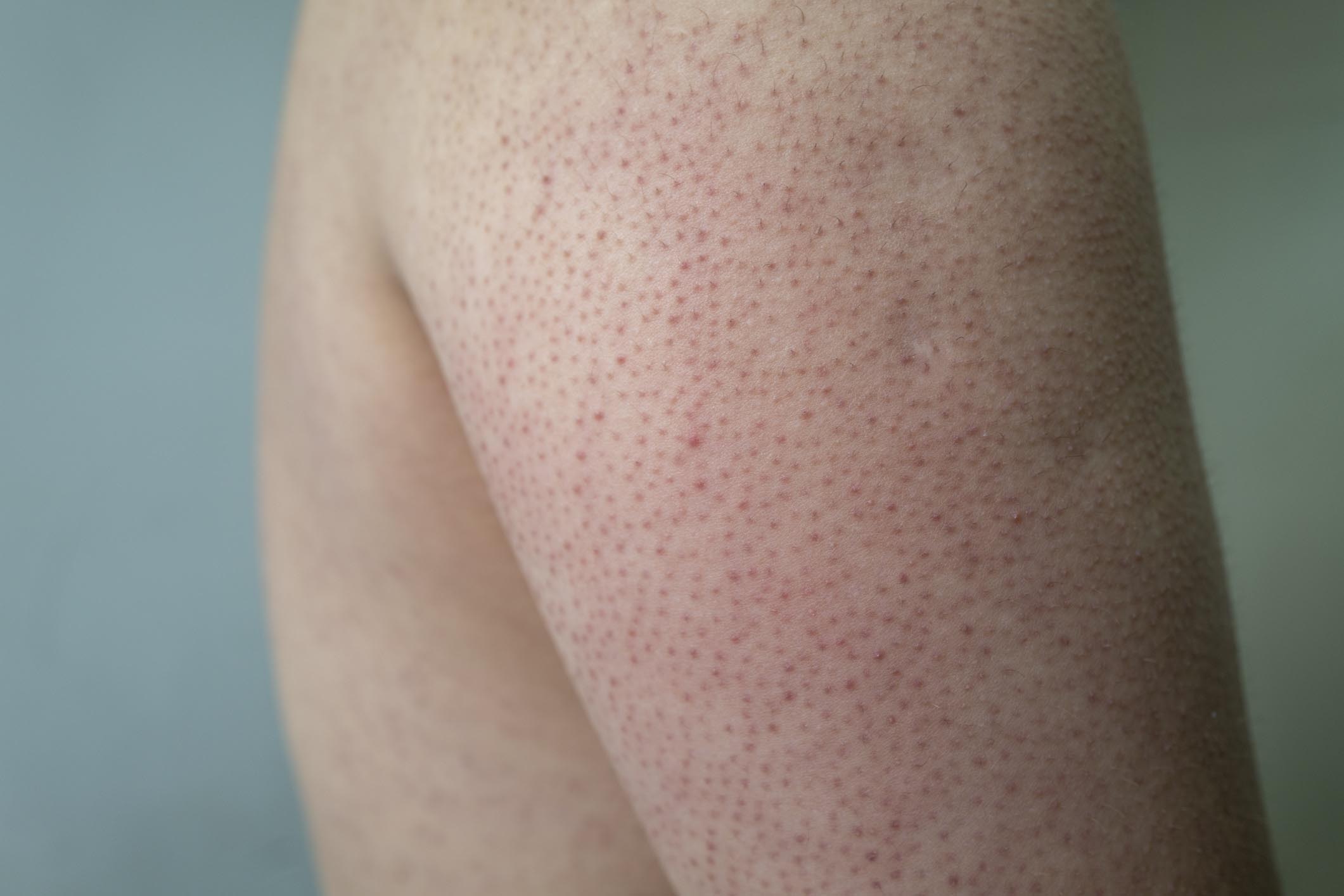
I cheloidi si presentano clinicamente come noduli rigidi e gommosi, che compaiono in un’area di precedente lesione della pelle.
Il colore dei cheloidi può essere eritematoso (arrossato), color carne o iperpigmentato e può cambiare con l’evoluzione della lesione.
I pazienti possono lamentare anche sintomi quali bruciore, dolore, prurito, limitazione del movimento e iperestesia.
In uno studio, l’86% dei pazienti con cheloidi si è lamentato di prurito mentre il 46% ha manifestato dolore 10, 11.
Queste lesioni possono svilupparsi già da 1 a 3 mesi o fino a un anno dopo la lesione.
I cheloidi possono insorgere ovunque, ma le posizioni più comunemente colpite includono la parte superiore delle braccia, la pelle sovrastante le articolazioni, il torace, le spalle e le regioni della testa-collo, in particolare i lobi delle orecchie.
Differenze con le cicatrici ipertrofiche
A differenza delle cicatrici normali o ipertrofiche, il tessuto cheloidale si estende oltre il sito iniziale del trauma, proiettandosi sopra la pelle sottostante.
In genere, le cicatrici cheloidi compaiono lentamente per mesi oltre i bordi iniziali della ferita, mentre le cicatrici ipertrofiche si sviluppano in un periodo di settimane e rimangono all’interno dei bordi iniziali 12.
Da una prospettiva istopatologica, i cheloidi includono un’organizzazione casuale di fibre di collagene di tipo I e di tipo III, mentre le cicatrici ipertrofiche hanno un modello parallelo organizzato di collagene di tipo III 13.
I cheloidi progrediscono formando cicatrici spesse e sode che raramente guariscono spontaneamente, mentre le cicatrici ipertrofiche possono guarire da sole nel corso degli anni.
Prevenzione
Nelle persone predisposte, la prevenzione primaria dei cheloidi è fondamentale.
I pazienti dovrebbero evitare per quanto possibile eventi traumatici volontari o involontari, inclusi piercing all’orecchio, tatuaggi o particolari procedure di medicina estetica.
Se si verifica un trauma accidentale o se sono necessari interventi chirurgici, i medici vanno avvertiti della predisposizione. In questo modo, potranno adottare delle soluzioni per ridurre al minimo lo sviluppo di cheloidi.
In particolare, è importante ridurre al minimo la tensione della ferita, attraverso una rapida chiusura primaria e un’adeguata emostasi. Anche la stabilizzazione prolungata della ferita utilizzando medicazioni occlusive (rivestimento in gel di silicone) può aiutare a ridurre la tensione sulle ferite e il rischio di cicatrici ipertrofiche e cheloidi 14, 15, 16, 17, 18.
Trattamento
I cheloidi possono avere significative implicazioni estetiche per i pazienti affetti, in quanto possono diventare grandi e sfiguranti.
Purtroppo i cheloidi sono difficili da trattare e una loro terapia incompleta può portare a un peggioramento e alla loro crescita abnorme.
Di seguito riportiamo una panoramica dei trattamenti normalmente usati per ridurre i cheloidi già esistenti.
È importante notare che tutti i trattamenti richiedono più sessioni e non si traducono in modo uniforme in una regressione completa delle lesioni. Il trattamento di maggior successo deriva dall’uso di più modalità e da una terapia personalizzata per soddisfare le esigenze del paziente.Corticosteroidi
Gli steroidi intralesionali sono considerati la prima linea di trattamento dei cheloidi.
Questi farmaci agiscono sopprimendo i mediatori dell’infiammazione della ferita e la crescita dei fibroblasti, e aumentano la degradazione del collagene 19, 20, 21, 13.
Diversi corticosteroidi possono essere utilizzati per il trattamento delle cicatrici, tuttavia il triamcinolone acetonide è il più utilizzato 22, 23.
In genere, il triamcinolone viene iniettato a una concentrazione da 2,5 mg a 20 mg per i cheloidi facciali e da 20 a 40 mg per i cheloidi non facciali 22. In genere, sono necessarie iniezioni multiple a intervalli di 4-6 settimane.
Questo trattamento può essere usato da solo o in combinazione con altri interventi.
Efficacia
È stato dimostrato che il triamcinolone intralesionale in monoterapia riduce la recidiva cheloide a una media del 50% dopo l’asportazione chirurgica e riduce il volume della cicatrice 24, 23, 25, 26.
Tuttavia, il tasso di risposta terapeutica alla terapia steroidea intralesionale è molto variabile 24, 27.
Gli effetti collaterali potenziali comprendono dolore, atrofia cutanea, alterazioni della pigmentazione cutanea, e la formazione di teleangectasie 28, 27.
Crioterapia
La crioterapia si basa sul congelamento dei cheloidi per ridurre il volume della cicatrice e la recidiva. Durante la crioterapia, la temperatura del cheloide viene abbassata sotto i -22°C 29.
Questo induce un danno vascolare, con conseguente anossia cellulare, crionecrosi, e necrosi coagulativa 29, 30.
Le biopsie cicatriziali post-trattamento hanno dimostrato la riorganizzazione delle fibre di collagene in un modo parallelo più compatto, paragonabile alla cicatrice fisiologica. Inoltre, è stato segnalato che il tessuto cheloide esposto alla crioterapia riduce l’attività sintetica dei fibroblasti.
Il congelamento può essere indotto con varie modalità, ad esempio tramite spray, contatto o criosonda con ago intralesionale.
Anche in questo caso sono necessari più trattamenti. Si consigliano cicli di congelamento-scongelamento da 10 a 20 secondi per ottenere la necrosi del tessuto cicatriziale.
L’alterazione della pigmentazione post-trattamento rende questo metodo meno desiderabile nei soggetti con pelle scura.
Efficacia
La crioterapia intralesionale facilita un maggiore congelamento del cheloide e spesso richiede meno sessioni di trattamento per un esito cicatriziale soddisfacente 29, 31, 32.
Gli studi hanno riportato che la crioterapia intralesionale può ridurre il volume del cheloide in media dal 51,4 al 67,4% a 12 mesi dall’ultimo trattamento 29, 30, 11, 33, 34.
Escissione chirurgica
L’escissione chirurgica è un metodo tradizionale per rimuovere i cheloidi 35.
Tuttavia, l’escissione crea una nuova ferita e può provocare un cheloide simile o più grande 36.
Pertanto, l’escissione chirurgica non è raccomandata come monoterapia poiché determina tassi di recidiva elevati (nel range del 45-100%) 37.
Efficacia
A causa dell’elevato tasso di recidiva, l’escissione chirurgica deve sempre essere associata a una terapia adiuvante come la radioterapia post-chirurgica o le iniezioni intralesionali di steroidi.
In un recente studio di serie di casi, 141 pazienti con cheloidi della parete toracica anteriore hanno ricevuto un protocollo di trattamento costituito da escissione completa, plastica a Z, radioterapia adiuvante postoperatoria e autogestione della ferita postchirurgica. Questo trattamento combinato ha prodotto risultati eccellenti, con un tasso di recidiva di solo il 10,6% 38.
Radioterapia
La radioterapia è più comunemente usata 24-48 ore dopo l’asportazione chirurgica e agisce principalmente sopprimendo l’angiogenesi e inibendo l’attività dei fibroblasti 7, 39, 40.
Attualmente, ci sono due forme primarie di radiazione per i cheloidi: esterna e interna (brachiterapia).
La brachiterapia interstiziale è una forma di radiazione interna che utilizza un catetere cavo inserito nel derma della cicatrice cheloide per erogare la radioterapia localizzata 41, 42.
In ogni caso, si deve usare cautela nei pazienti di età inferiore ai 18 anni e in aree vulnerabili come la testa, il collo e il seno, poiché le radiazioni comportano un rischio intrinseco di carcinogenesi.
Efficacia
La radioterapia si è dimostrata più efficace come terapia aggiuntiva all’asportazione chirurgica rispetto alla monoterapia 43, 44.
Una revisione della letteratura su studi con biopsia escissionale ha riportato tassi medi di recidiva del 10,5 e del 22,2%, rispettivamente, per radioterapia HDR e radioterapia esterna 42.